Биомеханика при переломе
Биомеханика перелома и его заживление. Фазы
Существует ряд внешних факторов, имеющих прямое отношение к характеру перелома. К ним относятся: величина приложенной силы, ее продолжительность, направление и скорость действия. Перелом возникает тогда, когда приложенная сила превышает пластическое сопротивление кости, превосходя предел ее прочности.
Если кость подвергнуть серии повторных напряжений, она в конце концов может сломаться, даже если мощность одного единичного напряжения намного меньше силы сопротивления кости. Прочность кости непосредственно зависит от ее плотности, которая может уменьшаться вследствие остеопороза или любого другого заболевания, меняющего структуру кости, что снижает ее резистентность к напряжению.
Процесс регенерации переломов можно разделить на несколько фаз. Вначале, в момент возникновения перелома, периост обычно разрывается только на одной стороне. В промежутке между сломанными концами быстро формируется гематома. Последняя быстро организуется, образуя сгусток, и остеоциты на концах лишаются питания и погибают, оставляя концы отломков мертвыми.
Наличие некротической ткани приводит к развитию интенсивного воспалительного процесса, сопровождаемого вазодилатацией, развитием отека и экссудацией воспалительных клеток. Последние мигрируют к месту перелома вместе с полиморфно-ядерными лейкоцитами, за которыми следуют макрофаги. Эта стадия называется воспалительной фазой регенерации перелома.
Фазы заживления переломов
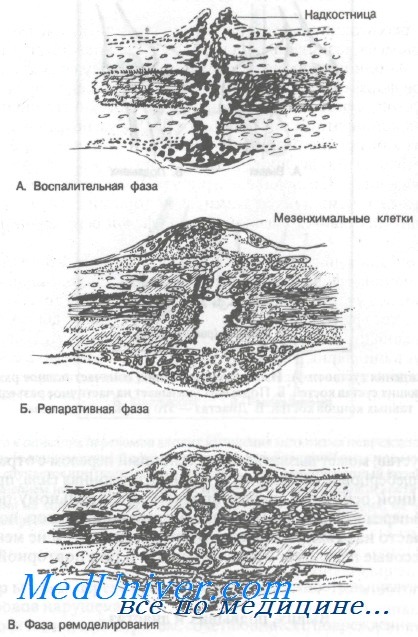
По мере организации гематомы из периоста проникают мезенхимальные клетки, начиная формировать раннюю кость. Эндостальные клетки также принимают участие в образовании кости, которая врастает в место перелома вместе с грануляционной тканью.
Грануляционная ткань проникает из окружающих сосудов. Наиболее интенсивная регенерация происходит вокруг капиллярных пучков, обильно образующихся в месте перелома. Регенерация с формированием новой кости происходит главным образом субпериостально, хрящ же формируется в основном в других зонах.
Начальной стадией формирования кости является образование остеобластов, которые продвигаются изнутри к наружной поверхности. Вслед за формированием коллагена идет отложение кристаллов гидроксиапатита кальция. В этой стадии, именуемой репаративной фазой, формируется костная мозоль и появляются первые клинические признаки сращения.
По мере заживления кость восстанавливает свою трабекулярную структуру. Остеокластаческая активность первоначально проявляется резорбцией неправильно сформированных трабекул и образованием новой кости соответственно силовым линиям. Эту стадию называют фазой ремоделирования.
На скорость регенерации кости влияет много факторов. Неадекватно иммобилизованные переломы заживают плохо, приводя к замедленному сращению или несращению. Патологические и внутрисуставные переломы также заживают медленно. Синовиальная жидкость содержит фибринолизин, который замедляет начальную стадию заживления перелома вследствие лизиса сгустка. Псевдоартроз формируется из несращения, когда между концами сломанной кости появляется ложный сустав.
— Также рекомендуем «Клиника переломов костей. Диагностика»
Оглавление темы «Переломы костей»:
- Классификация переломов костей. Вывих, подвывих и диастаз суставов
- Биомеханика перелома и его заживление. Фазы
- Клиника переломов костей. Диагностика
- Первая помощи при переломе кости. Экстренное шинирование
- Выбор метода лечения перелома кости. Показания к операции
- Гипсовый метод лечения перелома кости. Методика и контроль
- Обезболивание переломов. Блокада по Виру
- Лечение открытого перелома кости. Правила
- Лечение патологического и огнестрельного перелома кости. Правила
- Переломы костей у детей. Особенности лечения
Источник
Биомеханика позвоночно-спиномозговой травмы (ПСМТ). Патобиомеханические нарушения при ПСМТ зависят от характера и локализации повреждений позвоночника. Различают следующие их виды: ушиб, частичный или полный разрыв капсульно-связочного аппарата позвоночного двигательного сегмента (ПДС), самовправившиеся вывихи, разрыв межпозвонкового диска, вывихи и функциональные блоки позвонков, переломы и переломо-вывихи.
С практической точки зрения чрезвычайно важно подразделять травмы позвоночника на стабильные и нестабильные. Это оказывает существенное влияние на лечебную тактику и определяет необходимость надежной внешней иммобилизации поврежденного отдела позвоночника для предотвращения вторичного смещения позвонков или усугубления деформации позвоночного канала, что может сопровождаться опасной для жизни больного травмой спинного мозга и его магистральных сосудов. Нестабильными являются такие травмы позвоночника, которые сопровождаются повреждением как переднего, так и заднего опорных комплексов позвоночно-двигательного сегмента. Передний опорный комплекс ПДС включает в себя тела позвонков, соединяющий их межпозвонковый диск, а также переднюю и заднюю продольные связки. Задний опорный комплекс ПДС — это суставные отростки и ножки дуг позвонков, суставные капсулы, желтые, межостистые и надостистые связки. Следовательно, нестабильность формируется не только при травме костных структур позвоночника. Разрыв межпозвонкового диска, например, сочетающийся с разрывом капсульно-связочного аппарата ПДС, также следует относить к нестабильной травме позвоночника.
В литературе дискутируется вопрос о том, что называть дисторзией позвоночника: самовправившиеся вывихи позвонков или разрыв капсульно-связочного аппарата ПДС, межпозвонковых дисков. В интересах больного целесообразно объединить перечисленные виды повреждения, так как каждый из них требует надежной иммобилизации позвоночника или оперативной стабилизации в связи с опасностью вторичного смещения или усугубления смещения позвонков. Кроме того, разрыв капсульно-связочного аппарата ПДС практически невозможно отличить от самовправившегося вывиха, а разрыв межпозвонкового диска чаще сочетается с указанными видами повреждения. Их диагностика основывается главным образом на результатах спондилографии, включающей пробу с вытяжением позвоночника. Особенно демонстративна эта проба при дисторзиях шейного отдела позвоночника: при сопоставлении спондилограмм, выполненных до вытяжения шеи и в момент вытяжения, обращают внимание на чрезмерное увеличение расстояния между позвонками в поврежденном ПДС на снимке, произведенном при вытяжении шеи.
Изолированные вывихи позвонков (без перелома костных образований) бывают только в шейном отделе позвоночника. Между тем, легкие формы подвывихов, которые правильнее называть функциональными блоками позвонков, могут наблюдаться на любом уровне. Функциональный блок — это обратимое ограничение подвижности в ПДС при изменении взаиморасположения суставных отростков и внутрисуставных соединительнотканных элементов, реализующееся в связи с рефлекторной околосуставной миофиксацией. Последняя может быть обусловлена травмой мышц и капсульносвязочного аппарата, а также патологической экстеро- и интероцептивной импульсацией из поврежденных тканей и органов. Подвывих в суставах позвоночника может быть также обусловлен ущемлением дупликатуры капсулы сустава и так называемых менискоидов. Функциональные блоки легко определяют приемами мануальной диагностики и ликвидируют мануальной терапией или вытяжением позвоночника.
Частичные вывихи (подвывихи) или полные вывихи позвонков могут вызывать компрессию нервно-сосудистых образований, расположенных в позвоночном канале, либо бывают неосложненными. По направлению смещения вышележащего позвонка их делят на передние, задние и боковые. Они могут быть одиночными или множественными. Передние вывихи атланта сопровождаются переломом зубовидного отростка либо разрывом поперечной связи атланта. Задние вывихи атланта могут возникать только после перелома зубовидного отростка.
Вывихи позвонков обычно сопровождаются нарушением статической и динамической функций позвоночника, клинические проявления которых доминируют при неосложненных вывихах.
Своевременно не устраненные вывихи позвонков (несвежие и застарелые), вызывая хроническую травматизацию нервнососудистых образований позвоночного канала, сопровождаются биомеханическими нарушениями в позвоночнике, особенно в соседних ПДС. Перегрузка соседних межпозвонковых дисков ведет к их дистрофическому поражению с последующей нестабильностью. Вторичные биомеханические нарушения возникают также в ПДС, примыкающих к деформации позвоночника, обусловленной переломами и переломо-вывихами позвонков. Наиболее грубое искривление оси позвоночника возникает при компрессионном клиновидном переломе тел двух и более позвонков. В связи с выраженной кифотической деформацией позвоночного столба формируется компенсаторный гиперлордоз как в прилежащих ПДС, так и в соседних отделах позвоночника.
Даже легкая деформация оси позвоночника, обусловленная переломом суставного отростка или негрубой деформацией тела позвонка, вызывает существенную перестройку статической и динамической функции в поврежденном и соседних ПДС, а нередко и во всем позвоночнике, что способствует раннему дистрофическому его поражению. Аналогичные биомеханические изменения возникают также после оперативной стабилизации позвоночника. Чем большую протяженность имеет спондилодез, тем быстрее перегружаются соседние ПДС.
Источник
Выбор метода лечения перелома кости. Показания к операции
Выбор метода лечения перелома — это решение, принимаемое совместно врачом неотложной помощи и врачом, к которому будет направлен больной. Больных с некоторыми видами переломов может успешно лечить и наблюдать врач неотложной помощи, в то время как для других необходима срочная консультация относительно оперативного вмешательства.
Переломы, требующие оперативного лечения, рассмотрены в соответствующих разделах. Закрытую репозицию следует выполнить в течение 6—12 ч с момента перелома, поскольку быстро развивающийся отек усложняет репозицию.
При переломах со смещением надкостница на одной стороне обычно остается интактной. Отсутствие этого интактного мостика из периоста делает перелом более трудным для вправления. Чтобы выполнить репозицию, врач должен произвести тракцию по длинной оси кости и в обратном порядке повторить механизм, вызвавший перелом.
Следует сопоставить периферический фрагмент с проксимальным. Интактный периостальный мостик будет способствовать не только репозиции, но и удержанию репонированных отломков в правильном положении. Интерпозиция мягких тканей или обширная гематома могут сделать закрытую репозицию невозможной. Как только репозиция выполнена, необходима гипсовая повязка или постоянное вытяжение, или какая-либо разновидность шинирования для удержания отломков в правильном положении.
Вытяжение — хороший способ иммобилизации некоторых переломов. У детей можно использовать накожное вытяжение и обычно временно. У взрослых накожное вытяжение всегда временное и никогда не накладывают липкий пластырь, вместо него применяют тканевую (молескиновую) ленту.

Следует тщательно защищать все костные выступы. Скелетное вытяжение спицей, проведенной через костный выступ дистальнее места перелома, — хороший способ фиксации, особенно при оскольчатых переломах, которые невозможно удержать гипсовой повязкой. Скелетное вытяжение применяют чаще всего при переломах бедра и некоторых переломах плечевой кости.
Переломы метафизов длинной кости, имеющих хорошее кровоснабжение, как правило, хорошо срастаются, в то время как диафизарные переломы регенерируют медленнее и требуют большего внимания из-за худшего кровоснабжения этого участка кости.
Показания к оперативному лечению переломов
Врач неотложной помощи должен знать показания к оперативному лечению переломов. Они обсуждаются в соответствующих разделах, здесь приведены некоторые общие положения. Оперативное вмешательство показано:
1. При внутрисуставных переломах со смещением.
2. При сочетанных переломах с повреждением артериального ствола.
3. Если опыт врача подсказывает, что оперативное лечение даст лучший результат.
4. При безуспешности закрытой репозиции.
5. При патологическом переломе, обусловленном метастазом.
6. Больным, для которых нежелателен длительный постельный режим.
— Также рекомендуем «Гипсовый метод лечения перелома кости. Методика и контроль»
Оглавление темы «Переломы костей»:
- Классификация переломов костей. Вывих, подвывих и диастаз суставов
- Биомеханика перелома и его заживление. Фазы
- Клиника переломов костей. Диагностика
- Первая помощи при переломе кости. Экстренное шинирование
- Выбор метода лечения перелома кости. Показания к операции
- Гипсовый метод лечения перелома кости. Методика и контроль
- Обезболивание переломов. Блокада по Виру
- Лечение открытого перелома кости. Правила
- Лечение патологического и огнестрельного перелома кости. Правила
- Переломы костей у детей. Особенности лечения
Источник
Первая помощи при переломе кости. Экстренное шинирование
При первой оценке состояния перелома врач должен получить ответ на ряд важных вопросов. Является ли перелом стабильным или нестабильным? Нестабильный перелом следует стабилизировать наложением шины или вытяжением прежде, чем начать любое перемещение или транспортировку больного. Второй вопрос — это, есть ли сопутствующее повреждение сосудов, внутренних органов, кожи или нервов.
Перед проведением дальнейшей оценки выполняют тщательно документированное обследование состояния сосудов и нервов поврежденной конечности больного с предполагаемым или клинически явным переломом.
Экстренное шинирование при переломе костей. Цель экстренного шинирования — предотвратить дальнейшее повреждение мягких тканей отломками кости, уменьшить болевой синдром и снизить вероятность жировой эмболии.
Наиболее известной, по-видимому, является шина Томаса с полукольцами, применяемая при переломах бедра. Ее модификацией является шина Хейра для одновременной иммобилизации и вытяжения, функционирующая на тех же принципах применения постоянного вытяжения для стабилизации перелома и предупреждения дальнейшего повреждения мягких тканей.
Эти шины практичны, безопасны в эксплуатации и обеспечивают надежную иммобилизацию для пострадавшего во время транспортировки. Перед рентгенографией их не снимают.
Для экстренного шинирования всех переломов проксимального отдела и диафиза бедра как у взрослых, так и у детей авторы предпочитают новую шину Sager с устройством для вытяжения (Minto Research and Development Inc.). Она может быть наложена как с наружной, так и внутренней поверхности конечности.

Также к просмотру рекомендуем видео по десмургии — технике наложения повязок, транспортных шин при травмах на нашем сайте
Шина не имеет сзади полуколец, что исключает какое-либо сдавление седалищного нерва и, самое важное, предотвращает угловое смещение в месте перелома, что вполне вероятно при применении шин с задними полукольцами. Преимущества этой шины перед шинами с полукольцами, применяемыми в настоящее время, следующие:
1. Исключается сдавление седалищного нерва, что возможно при применении шин с полукольцами.
2. Не происходит сгибательной деформации диафиза или проксимального отдела бедра, имеющей место при употреблении шин с полукольцами, что позволяет добиться лучшего сопоставления по оси.
3. Исключается перерастяжение (обычная проблема, возникающая при наложении шин с полукольцами, приводящая к отеку коленного сустава и повреждению эпифизарных зон роста у детей), так как можно точно рассчитать силу вытяжения (10% от массы тела больного) и установить ее согласно показаниям циркулярного счетчика, имеющегося в лодыжечной части шины. Вытяжение никогда не должно превышать 10 кг.
4. Одна и та же шина может быть использована у детей и взрослых.
5. Шину можно использовать, не снимая с больного одежды.
6. Шину можно использовать у больных с повреждением паховой области, пристегивая ее с наружной поверхности бедра.
7. Шину можно использовать у больных с переломами таза.
8. Ремни на лодыжках размещены так, что позволяют контролировать пульс на тыльной артерии стопы при наложенной шине.
9. В комплект шины входит поперечная балка, позволяющая шинировать переломы обоих бедер одной шиной, помещая ее между ног.
10. Шинирование перелома производится в более выгодной анатомической позиции, заключающейся в меньшей наружной ротации проксимального фрагмента.
Пневматические надувные шины, изготовленные из двухслойной поливиниловой пленки сзастежкой-молнией, накладываемые вокруг поврежденной конечности, в настоящее время весьма популярны, и хотя их преимущества заключаются в том, что они легко налагаются и контролируют отек даже после их удаления, следует указать и на их недостатки. Они могут быть использованы только при переломах предплечья, запястья и лодыжек.
При раздувании до давления 40 мм рт. ст. они существенно уменьшают кровоток конечности, а у некоторых больных даже полностью останавливают кровообращение. Таким образом, при высоких давлениях они могут стать причиной сосудистых расстройств, а при малых — оказаться неэффективными. Эти шины нельзя накладывать поверх одежды, поскольку это может вызвать потертости кожи.
Помимо вышеупомянутых шин, для иммобилизации переломов можно использовать шину-подушку, которую моделируют путем тугого обертывания обычной подушкой нижних отделов конечности при переломах в этой области с фиксацией безопасными булавками.
Шину можно изготовить из полотенец, обернув их вокруг конечности и наложив с каждой стороны дополнительно деревянные планки. Ту же разновидность шины можно применить и при переломе верхней конечности; единственная дополнительная поддержка, необходимая для шинированного предплечья, — косыночная повязка.
Больных с открытыми переломами следует шинировать аналогичным образом, но на место повреждения кожи накладывают стерильную повязку. При этом нужно следить за тем, чтобы торчащий фрагмент кости не вошел обратно в рану и не вызвал дальнейшего распространения инфекции.
Видео урок оказания первой помощи при переломе
— Также рекомендуем «Выбор метода лечения перелома кости. Показания к операции»
Оглавление темы «Переломы костей»:
- Классификация переломов костей. Вывих, подвывих и диастаз суставов
- Биомеханика перелома и его заживление. Фазы
- Клиника переломов костей. Диагностика
- Первая помощи при переломе кости. Экстренное шинирование
- Выбор метода лечения перелома кости. Показания к операции
- Гипсовый метод лечения перелома кости. Методика и контроль
- Обезболивание переломов. Блокада по Виру
- Лечение открытого перелома кости. Правила
- Лечение патологического и огнестрельного перелома кости. Правила
- Переломы костей у детей. Особенности лечения
Источник
