Атипичные переломы бедра что это
Справочник болезней
«Знание некоторых принципов легко заменяет незнание некоторых фактов» Гельвеций
ОПРЕДЕЛЕНИЕ
Остеопороз — заболевание скелета, для которого характерны снижение прочности кости и повышение риска переломов.
МОРФОЛОГИЯ
Нормальная кость. Остеопороз.
ФАКТОРЫ РИСКА ОСТЕОПОРОЗА
• Возраст >65 лет.
• Снижение минеральной плотности кости.
• Индекс массы тела <20 кг/м² или вес <57 кг.
• Женщины.
• Дефицит половых гормонов: ранняя менопауза, гистерэктомия, овариэктомия.
• Курение.
• Недостаточное потребление кальция (в норме 1000–1500 мг/сут).
• Дефицит витамина D (в норме 400–800 МЕ/сут).
• Злоупотребление алкоголем.
• Низкая физическая активность.
• Иммобилизация.
• Другие заболевания: диабет, ревматоидный артрит, ХБП 4–5 стадий.
• Медикаменты: прием кортикостероидов >3 мес.
КЛИНИКА ОСТЕОПОРОЗА
• Снижение роста на ≥2 см за 1–3 года.
• Увеличение грудного кифоза.
• Острая боль в спине при физической работе, резких движениях, кашле, повороте в постеле, мануальной терапии.
• Хроническая боль в спине, крупных костях, усиливается при нагрузке, тряске, уменьшается лежа.
ПОКАЗАНИЯ К ДЕНСИТОМЕТРИИ (ISCD)
• Женщины ≥65 лет.
• Женщины в постменопаузе в возрасте <65 лет с факторами риска переломов.
• Мужчины в возрасте ≥70 лет.
• Мужчины моложе 70 лет c факторами риска переломов.
• Взрослые, перенесшие переломы при небольшой травме.
• Взрослые с заболеваниями, ассоциирующимися с низкой костной массой или костными потерями.
• Взрослые, принимающие медикаменты, которые ассоциируются со снижением костной массы или костными потерями.
• Пациенты, которым планируется лечение остеопороза.
• Пациенты, которым проводится терапия остеопороза, для оценки эффекта лечения (не ранее 5 летнего курса, ACP).
Двухэнергетическая рентгеновская абсорбциометрия (DXA)
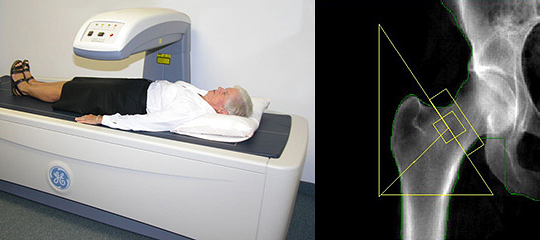
КЛАССИФИКАЦИЯ МИНЕРАЛЬНОЙ ПЛОТНОСТИ КОСТЕЙ
• Норма: T-критерий +2.5 −1 стандартных отклонений от пиковой костной массы.
• Остеопения: T-критерий −1 до −2.5 стандартных отклонений.
• Остеопороз: T-критерий −2.5 стандартных отклонений и ниже.
• Тяжелый остеопороз: −2.5 стандартных отклонений и ниже с наличием одного и более переломов.
ЛАБОРАТОРНАЯ ДИАГНОСТИКА
• Общий кальций, фосфор.
• Паратиреоидный гормон.
• 25(ОН)D3.
• Креатинин, скорость клубочковой фильтрации.
• Тиреотропный гормон.
ФОРМУЛИРОВКА ДИАГНОЗА
• Идиопатический остеопороз. [M81.5]
• Сенильный остеопороз, множественные переломы тел грудных позвонков. [M80.8]
• Ревматоидный артрит, серонегативный. Глюкокортикоидный остеопороз, компрессионный перелом Th9.
• Остеопороз постменопаузальный, тяжелый (Т −2.8), компрессионные переломы Th7, Th10, закрытый перелом шейки левого бедра (2018, 2020). Тромбоз глубоких вен бедра, легочная эмболия. [M80.0]
ПОКАЗАНИЯ К МЕДИКАМЕНТОЗНОМУ ЛЕЧЕНИЮ ОСТЕОПОРОЗА (NOF)
• Переломы позвоночника (асимптомные или симптомные) или переломы бедра.
• Двухэнергетическая рентгеновская костная абсорбциометрия бедра или остистых отростков позвонков с Т-критерием ≤−2.5.
• Остеопения и 10-летняя вероятность перелома бедра ≤3% или 10-летняя вероятность любых переломов, связанных с остеопорозом, ≤20%.
• Предпочтение пациентов с 10-летним риском переломов ниже вышеуказанных уровней.
ОБЩИЕ РЕКОМЕНДАЦИИ ПАЦИЕНТАМ С ОСТЕОПОРОЗОМ (NOF)
• Динамические физические нагрузки: ходьба.
• Упражнения по ношению тяжестей, укреплению мышц.
• Предупреждение падений.
• Отказ от курения, избыточного потребления алкоголя.
• Избегать нагрузки с прыжками, падениями.
• Диета с достаточным количеством кальция (1000 мг/сут, дозы >1000–1500 мг/сут могут повысить риск сердечно-сосудистых болезней, мочевых камней).
• Протекторы бедра.
• Препараты кальция, витамин D3.
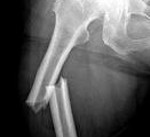
Атипичный (подвертельный) перелом бедренной кости при лечении бифосфонатами
Подвертельный или диафизарный, поперечный или короткий наклонный, нет связи с травмой, отсутствие дробления.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ ОСТЕОПОРОЗА
• Бифософнаты: аледронат, ибандронат, ризедронат, золедроновая кислота — лечение до 3–5 лет в связи с рисками (атипичный перелом бедра, остеонекроз нижней челюсти, рак пищевода [FDA, EMA]).
• Моноклональные антитела к RANKL, склеростину: деносумаб, ромосозумаб.
• Паратиреоидный гормон: терипаратид.
ПРЕДУПРЕЖДЕНИЕ ПАДЕНИЙ
• Медикаменты: избегать медикаментов, провоцирующих падения (бензодиазепины, трициклические антидепрессанты, диуретики, дигидропиридины, ИАПФ, нитраты).
• Заболевания: лечение заболеваний, вызывающих падения (костномышечные, глазные, неврологические, вестибулярные…).
• Физическая активность: сохранять физическую активность, упражнения с плавными движениями (ходьба, в воде, тай-чи).
• Адекватная обувь: прочная, нескользящая и нетолстая подошва, адекватный размер, на шнурках туго затянутых.
• Домашняя обстановка: убрать провода, коробки, мебель с проходов, закрепить напольные покрытия, расположить одежду, посуду, продукты для удобного доступа, нескользящие коврики в ванной.
• Жизненное пространство: ночники в спальне, коридорах и ванной, удобный доступ к выключателям света (с подсветкой в темноте).
• Вспомогательные средства: поручни с обеих сторон лестницы, нескользящие ступеньки, унитаз с поручнями, прочные пластиковые сиденья и поручни в ванной.
Источник

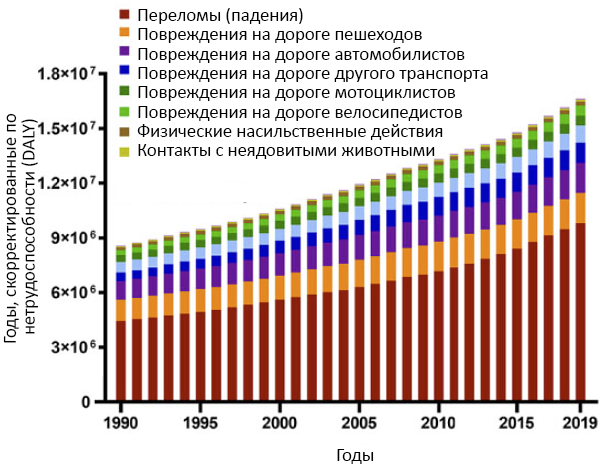
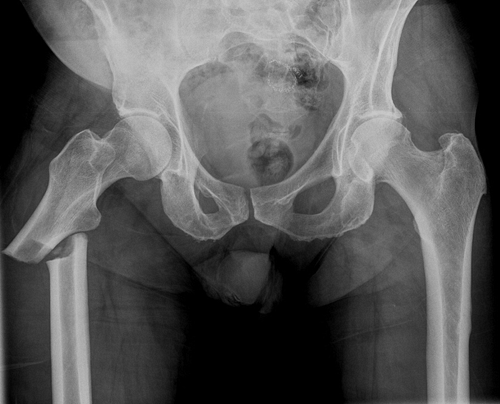
Переломы бедра составляют около 6% от числа всех переломов костей. Выделяют три основные группы переломов бедра: переломы верхнего конца бедра, диафизарные переломы и переломы нижнего конца бедра. В зависимости от места перелома бедра он может проявляться болью, ограничением подвижности бедра, укорочением и деформацией поврежденной конечности. При открытом переломе возможна значительная кровопотеря. Основной способ диагностики переломов бедра — это рентгенография. При внутрисуставных переломах бедра дополнительно проводится МРТ сустава. Лечение перелома бедра заключается в репозиции отломков и их фиксации спицами, трехлопастным гвоздем или аппаратом внешней фиксации; по показаниям применяется скелетное вытяжение.
Общие сведения
Переломы бедра составляют около 6% от числа всех переломов костей. Выделяют три основные группы переломов бедра:
- переломы верхнего (проксимального) конца бедренной кости. К этой группе относятся переломы шейки бедра и вертельные переломы;
- диафизарные переломы бедра (переломы тела бедренной кости);
- переломы нижнего (дистального) конца бедренной кости.
Перечисленные группы переломов бедра различаются по механизму травмы, клинической симптоматике, тактике лечения и отдаленному прогнозу.
Перелом бедра
Анатомия
Бедренная кость, как и все остальные трубчатые кости, состоит из тела (диафиза) и двух концов (эпифизов). В ее верхней части расположена головка, которая входит в суставную впадину тазовых костей, образуя вместе с ними тазобедренный сустав.
Ниже головки бедренной кости расположена более тонкая шейка. Шейка бедренной кости соединяется с телом под углом. Снаружи в месте их соединения находятся выступы (большой и малый вертел). Нижний конец бедренной кости расширяется и образует два мыщелка (внутренний и наружный). Мыщелки своими суставными поверхностями граничат с большеберцовой костью и надколенником, формируя коленный сустав.
Переломы шейки бедра, вертельные переломы
Линия перелома бедра может проходить внутри сустава или находиться за его пределами. В первом случае перелом бедра называется внутрисуставным, во втором – внесуставным.
В травматологии выделяют следующие виды внутрисуставных переломов бедра:
- Капитальный. Линия перелома проходит в области головки бедра.
- Субкапитальный. Линия перелома расположена сразу под головкой.
- Чрезшеечный (трансцервикальный). Линия перелома расположена в области шейки.
- Базисцервикальный. Линия перелома расположена на границе перехода шейки в тело бедренной кости.
Внесуставные переломы бедра в его верхней части расположены на уровне вертелов. Выделяют чрезвертельные и межвертельные переломы. При определенном механизме травмы (прямой удар или падение на область вертела) возможен отрыв большого вертела. Изолированный отрыв малого вертела встречается очень редко.
Предрасполагающие факторы
Переломы верхнего конца бедра, как правило, наблюдаются у людей пожилого возраста. Чаще страдают женщины. Возникновению таких переломов бедра способствует остеопороз и сниженный тонус мышц. Повышенная частота переломов шейки бедра у женщин объясняется большей выраженностью остеопороза и некоторыми анатомическими особенностями женского организма. Угол между шейкой и телом кости у женщин более острый, а шейка бедра более тонкая и слабая.
Причины переломов
У лиц молодого и среднего возраста переломы бедра в его верхней части (как правило, вертельные) возникают в результате значительной травмы (при автомобильной аварии, падении с высоты). У пожилых людей причиной перелома бедра может стать прямой удар или падение на область тазобедренного сустава. В старческом возрасте переломы шейки бедра иногда происходят в результате обычного спотыкания, когда пациент, стараясь удержаться, резко переносит на ногу вес всего тела.
Симптомы
Пациента с переломом шейки бедра беспокоят боли в области тазобедренного сустава и паховой области. При внутрисуставных переломах боль в покое слабая или умеренная, резко усиливается при движениях. Пальпация области перелома сопровождается глухой болезненностью в глубине тазобедренного сустава. При вертельных переломах бедра боли интенсивные, усиливаются при ощупывании и малейшей попытке движений в тазобедренном суставе. Больные с вертельными переломами бедра менее подвижны, чем пациенты с переломами шейки бедра и в отличие от них страдают от резких болей, поэтому субъективно их травма воспринимается, как более тяжелая.
Нога больного на стороне поражения повернута кнаружи. При переломах со смещением больная нога короче здоровой. При вколоченных переломах укорочение конечности может отсутствовать. Характерный признак перелома верхней части бедра – «симптом прилипшей пятки», при котором пациент в положении лежа на спине не может поднять прямую ногу. Вколоченные переломы нередко проявляются сглаженной клинической симптоматикой. Иногда больные могут свободно опираться на больную ногу. Вертельные переломы бедра сопровождаются более выраженным отеком и кровоподтеками в области травмы. При переломах шейки бедра отек меньше, кровоподтеки, как правило, отсутствуют.
Диагностика переломов бедра в верхней его части проводится путем рентгенографии. При внутрисуставных переломах проводится МРТ тазобедренного сустава.
Прогноз
Шейка бедренной кости не покрыта надкостницей. Кровоснабжение шейки и головки затруднено, поэтому переломы шейки бедра срастаются плохо. Из-за недостаточного питания полноценного сращения в большинстве случаев не наступает. Со временем отломки частично фиксируются плотным соединительнотканным рубцом. Происходит так называемое фиброзное сращение. Прогноз при переломах шейки бедра тем хуже, чем выше расположена линия перелома. Без оперативного лечения исходом «высоких» переломов шейки бедра часто становится инвалидность.
Область вертелов хорошо снабжается кровью, что создает благоприятные условия для формирования полноценной костной мозоли. Вертельные переломы бедра при адекватном лечении в большинстве случаев хорошо срастаются без операции. Прогноз ухудшается при многооскольчатых чрезвертельных переломах бедра со смещением отломков.
Лечение
При поступлении для обезболивания в область перелома вводят местный анестетик (новокаин). Дальнейшая тактика лечения определяется травматологом в соответствии с уровнем перелома и общим состоянием пациента. При внутрисуставных переломах предпочтительно оперативное лечение, обеспечивающее сращение в 70% случаев. Противопоказаниями к операции являются тяжелые сопутствующие заболевания и старческий возраст пациента.
Пожилой возраст пациентов с переломом шейки бедра и наличие сопутствующих заболеваний обуславливают большую частоту осложнений при длительном постельном режиме. У больных нередко развиваются пролежни и пневмонии. Возможна тромбоэмболия. В связи с большим количеством осложнений при выборе тактики лечения таких больных необходимо придерживаться общего принципа – обеспечения максимальной подвижности пациента в сочетании с возможной в данных условиях иммобилизацией конечности. Если состояние пациента позволяет провести операцию, выполняют фиксацию трехлопастным гвоздем или костную аутопластику.
В последующем у больных с переломами шейки бедра может сформироваться ложный сустав или развиться асептический некроз головки, при которых показано эндопротезирование тазобедренного сустава. При вертельных переломах бедра используется скелетное вытяжение сроком на 8 недель. После снятия вытяжения накладывается гипсовая повязка. Наступать на поврежденную ногу разрешается спустя 3-4 месяца. Операция при вертельных переломах позволяет сократить сроки лечения и увеличить подвижность пациента. Проводится остеосинтез трехлопастным гвоздем, пластинами или винтами. Полную нагрузку на ногу разрешают через 6-10 недель.
Переломы тела бедренной кости
Диафизарный перелом бедра – тяжелая травма, сопровождающаяся болевым шоком и значительной кровопотерей.

КТ бедра. Перелом бедренной кости в средней трети диафиза со смещением отломков по ширине.
Причины переломов бедра
Как правило, переломы бедра возникают в результате прямой травмы (падение, удар). Возможен перелом бедра при непрямой травме (скручивании, сгибании). Причиной повреждения может стать падение с высоты, автомобильная авария, производственная или спортивная травма. Чаще страдают люди молодого и среднего возраста.
При прямой травме возникают поперечные, косые и оскольчатые переломы бедра, при непрямой – винтообразные. При переломе бедра на отломки воздействует большое количество мышц, прикрепляющихся к бедренной кости. Мышцы тянут отломки в стороны, вызывая их смещение. Направление смещения зависит от уровня перелома.
Симптомы
Пациент с переломом бедра предъявляет жалобы на сильную боль в месте повреждения. В области перелома наблюдается отечность, кровоизлияние, деформация конечности и патологическая подвижность. Нога, как правило, укорочена. Перелом бедра может сопровождаться повреждением нерва или крупного сосуда. Возможно развитие травматического шока, обусловленного резкой болью и выраженной кровопотерей.
Первая помощь
Поврежденную конечность необходимо зафиксировать, наложив шину Дитерикса или шины Крамера. Пациенту вводят обезболивающее. Затем его накрывают одеялом и транспортируют в стационар.
Лечение
При переломе бедра существует опасность развития травматического шока. Профилактические противошоковые мероприятия включают в себя адекватное обезболивание. При значительной кровопотере проводится переливание крови и кровезаменителей. Гипсовая повязка на начальном этапе лечения не применяется, поскольку с ее помощью невозможно удержать отломки в правильном положении. В качестве основных методов лечения используется скелетное вытяжение, аппараты внешней фиксации и операция (остеосинтез).
Противопоказанием к оперативному лечению при переломе бедра являются тяжелые сопутствующие заболевания, инфицированные раны и общее тяжелое состояние больного в результате сочетанной травмы. При наличии противопоказаний к операции показано скелетное вытяжение сроком на 6-12 недель. Спица для скелетного вытяжения проводится через мыщелки бедра или бугристость большеберцовой кости. Больного укладывают на щит, поврежденную ногу кладут на шину Белера. Величина груза при переломе бедра определяется уровнем перелома характером смещения.
Груз может быть увеличен у молодых пациентов с хорошо развитыми мышцами. Средняя величина груза в начале лечения – около 10 кг. По мере устранения смещения груз уменьшают. После снятия вытяжения на поврежденную конечность накладывают гипсовую повязку на срок до 4 месяцев. При консервативном лечении коленный и тазобедренный сустав долгое время остаются неподвижными. Оперативное лечение позволяет увеличить подвижность пациента и предупредить развитие контрактур. Операцию проводят после нормализации состояния больного. Остеосинтез выполняют, используя пластины, штифты и стержни.
Дистальные переломы
Мыщелковые переломы бедра возникают в результате падения или прямого удара в область коленного сустава. Могут сопровождаться смещением отломков. Чаще страдают пожилые люди.
Возможен перелом одного или обоих мыщелков. Характерное смещение отломков при мыщелковом переломе бедра – вверх и в сторону. Линия перелома проходит внутри сустава. Кровь из места перелома изливается в сустав, возникает гемартроз.
Симптомы
Пациент предъявляет жалобы на резкую боль в колене и нижних отделах бедра. Движения в суставе ограничены и резко болезненны. Коленный сустав увеличен в объеме. Перелом наружного мыщелка сопровождается отклонением голени кнаружи. При переломе внутреннего мыщелка голень пациента отклоняется кнутри. В диагностике мыщелковых переломов бедра наряду с рентгенографией дополнительно применяют МРТ коленного сустава.
Лечение
Область перелома обезболивают, при гемартрозе проводят пункцию сустава. При мыщелковых переломах бедра без смещения накладывают кокситную гипсовую повязку (от паха до лодыжек) на срок 4-8 недель. При смещении отломков перед наложением повязки выполняют их репозицию (сопоставление). Если отломки сопоставить невозможно, проводится операция. Для фиксации отломков используют винты. В некоторых случаях применяют скелетное вытяжение.
Источник
Риск атипичных переломов диафиза бедренной кости
Бисфосфонаты являются эффективными антирезорбтивными средствами, широко используемыми для лечения остепороза у мужчин и у женщин в постменопаузуальном периоде. Однако не все аспекты безопасности длительного применения препаратов данной группы лекарственных средств на сегодняшний день хорошо изучены. В ходе пострегистрационного мониторинга безопасности была выявлена серия случаев развития атипичных стрессовых переломов у некоторых пациентов, длительно принимавших алендроновую кислоту. Чаще всего переломы затрагивали бедренную кость или располагались дистальнее мыщелков большеберцовой кости и возникали на фоне минимальной травмы либо при отсутствии воздействия травмирующего фактора как такового. В большинстве из выявленных случаев алендроновая кислота принималась длительно: от 18 месяцев до 10 лет. Характерным для многих случаев было наличие предшествующих болей в области пораженной кости за несколько недель или месяцев до развития перелома.
Следует отметить, что в исследованиях на животных была установлена способность алендроновой кислоты вызывать микро-поражения костной ткани, тормозить восстановление и заживление кости. Общее число случаев переломов, выявленное в процессе клинических испытаний, было низким и некоторые из случаев могли быть обусловлены заболеванием пациента или сопутствующей терапией. Однако в ходе пересмотра данных по безопасности по всему классу препаратов было выявлено 115 случаев стрессовых переломов на фоне приема алендроновой кислоты (из них 84 случая переломов бедренной кости). Биопсия костной ткани у нескольких пациентов показала наличие выраженного подавления костного обмена и существенное замедление или, в некоторых случаях, полное подавление процесса заживления. С теоретической точки зрения способность бисфосфонатов подавлять костный обмен может приводить к накоплению микро-поражений костной ткани. Следует отметить, что подмыщелковые переломы и переломы диафиза бедренной кости являются достаточно редкими и составляют приблизительно до 3,86% и 2,86% соответственно от общего числа остеопоретических переломов. При этом было выявлено, что 37% пациентов с данными Атипичные переломы диафиза бедренной кости у женщин в
типами переломов постменопаузе на фоне приема алендроната. Цит. по:NEJM 2008;
358:1304-1306
принимали бисфосфонаты. Характерным для многих пациентов, длительно принимавших бисфосфонаты (7,3±1,8 лет), являлось наличие специфических рентгенографических особенностей перелома, проявляющихся поперечным или скошенным под углом до 30º переломом кости с диффузным истончением кортикального слоя проксимальной части диафиза бедренной кости. Таких особенностей не наблюдалось при переломе у пациентов, принимавших бисфосфонаты на протяжении меньшего периода (2,8±1,3 лет).
В целом имеющиеся данные подтверждают определенную взаимосвязь между длительным приемом алендроновой кислоты и атипичным стрессовым переломом ввиду крайне специфичного характера переломов: монокортикальный клюв, двусторонний характер повреждения, наличие продромальной боли перед переломом, плохое срастание кости. Предполагают, что в основе данного осложнения лежит способность бисфосфонатов подавлять костный обмен с повышением степени минерализации и, соответственно, хрупкости кости. Вопрос об отнесении данного подозрения на всю группу бисфосфонатов на сегодняшний день остается открытым, в связи с чем внутригрупповое переведение пациентов с одного препарата на другой рассматривается как необоснованное. Однако возможность того, что прием других препаратов группы бисфосфонатов сопряжен с повышенным риском развития атипичных стрессовых переломов не является исключенным.
Соотношения риск-польза для алендроната остается положительным. Однако регуляторными органами принято решение о необходимости дополнений в инструкцию по медицинскому применению и листок-вкладыш в разделы «ПРЕДОСТЕРЕЖЕНИЯ» и «ПОБОЧНЫЕ РЕАКЦИИ».
В раздел «ПРЕДОСТЕРЕЖЕНИЯ» будет включена следующая информация:
У пациентов длительно принимавших бисфосфонаты были выявлены случаи стрессового перелома проксимальной части диафиза бедренной кости (в большинстве случаев длительность приема алендроната составляла от 18 месяцев до 10 лет). Переломы происходили на фоне минимальной травмы либо при отсутствии травмы. Ряд пациентов за несколько недель или месяцев до перелома испытывали боль в области бедра, зачастую связанную со специфическими для стрессового перелома рентгенографическими характеристиками. Переломы зачастую были двусторонними, в связи с чем у пациентов с переломом бедренной кости на фоне бисфосфонатов необходимо проводить обследование контралатеральной бедренной кости. Данные переломы характеризовались плохим срастанием. Рекомендуется рассмотреть возможность отмены бисфосфоната у пациентов со стрессовыми переломами на основании индивидуальной оценки соотношения риск-польза.
Раздел «ПОБОЧНЫЕ РЕАКЦИИ» дополняется информацией о риске стрессовых переломов проксимальной части бедренной кости. В листке-вкладыше также приводится информация о возможных предшествующих перелому симптомах: болях в области бедра, слабости или дискомфорте.
-
Alendronic acid and the risk of stress fractures of the proximal femoral shaft. Final SPC and PIL wording agreed by the PhVWP in Aprol 2009//CMD(h)/PhVWP/252856/2009.-April 2009 -
Bisphosphonates. Risk of atypical stress fractures. WHO Pharmaceutical Newsletter.No.2, 2009 -
Atypical Fractures and Femoral Diaphysis in Postmenopausual Women Taking Alendronate. NEJM 2008;358:1304-1306 -
Assessment Report for Advorance.EMEA/CHMP/188937/2009 -
Frankie Leungl et al. Unexpected outcome (positive or negative) including adverse drug reactions. BMJ.-March 2009
Источник
