Аддукционный перелом бедренной кости
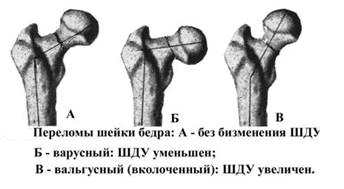
Классификация переломов бедра:
• Перелом проксимального отдела бедра
• Медиальный (шеечный) перелом бывает вальгусным и варусным
• Капитальный перелом (перелом головки)
• Субкапитальный перелом (у основания головки)
• Трансцервикальный (чресшеечный) или базальный перелом
• Латеральный (вертельный) перелом
• Межвертельный перелом
• Чрезвертельный перелом
• Изолированный перелом малого вертела
• Перелом диафиза бедренной кости (верхней, средней, нижней трети)
• Переломы дистального отдела бедренной кости.
Переломы шейки бедра
Медиальные переломы
Переломы головки бедренной кости наблюдают редко. Нарушения целостности его шейки составляют 25% всех переломов бедренной кости.
• В зависимости от прохождения линии излома (см. рис. 103) выделяют подголовочные (субкапитальные), чресшеечные (трансцервикаль-ные) и переломы основания шейки (базальные) бедренной кости.
• По положению конечности в момент травмы переломы шейки бедренной кости делят на абдукционные и аддукционные (см. рис. 103).
— Абдукционные переломы возникают при падении на отведённую в тазобедренном суставе нижнюю конечность. При этом шеечно-диафизарный угол, составляющий в норме 125-127°, увеличивается, поэтому такие переломы ещё называют вальгусными.
— При падении на приведённую ногу происходит уменьшение шееч-но-диафизарного угла (аддукционные, или варусные, переломы). Варус-ные переломы наблюдают в 4-5 раз чаще.
Клиническая картина и диагностика
Переломы шейки бедра чаще возникают у пожилых людей при падении на приведённую или отведённую ногу. После травмы возникают боли в та-зобедренном суставе и происходит утрата опороспособности конечности. Последняя ротирована кнаружи, умеренно укорочена. Область тазобедренного сустава не изменена. При пальпации отмечают болезненность и усиление пульсации бедренных сосудов под пупартовой связкой (симптом Гирголава). Положительные симптомы осевой нагрузки и «прилипшей пятки»: больные не могут поднять разогнутую в коленном суставе ногу. Конечность укорочена за счёт функциональной длины. По рентгенограмме определяют место излома и величину шеечно-диафизарного угла.
Лечение
Больных с переломами шейки бедренной кости лечат оперативным методом, за исключением вколоченных вальгусных переломов и в случае наличия общих противопоказаний к хирургическому вмешательству.
Консервативное лечение у молодых людей включает в себя наложение большой тазобедренной гипсовой повязки по Уитмену с отведением конечности на 30° и ротацией внутрь сроком на 3 мес. Затем разрешают ходьбу на костылях без нагрузки на повреждённую конечность. Нагрузка возможна не ранее 6 мес с момента травмы. Восстановление трудоспособности наступает через 7-8 мес.
У людей старшего возраста наложение большой тазобедренной по-вязки приводит к различным осложнениям, поэтому целесообразнее применять скелетное вытяжение за мыщелки бедренной кости на 8-10 нед с грузом 3-6 кг. Конечность отводят на 20-30° и умеренно ротируют кнутри. Если по какой-то причине скелетное вытяжение наложить невозможно, накладывают гипсовый деротационный сапожок (рис. 104), за который тоже возможно проводить вытяжение грузами 2-3 кг. Назначают раннюю лечебную гимнастику. С первого дня больным разрешают приподниматься на локти, постепенно обучая их сидеть в постели, а через 2 мес — вставать на костыли без нагрузки на конечность. Дальнейшая тактика такая же, как и после снятия гипса.
Костная мозоль, как уже говорилось ранее, развивается из эндоста периоста, интермедиарно, параоссально из прилежащих мышц и пер-вичного кровяного сгустка, а для полноценной репаративной регенера-ции необходимо хорошее кровоснабжение. При переломе шейки бед-ренной кости центральный отломок практически полностью лишён питания, поскольку кровоснабжение происходит из метафиза от места прикрепления капсулы. Артерия круглой связки бедренной кости об-литерируется в возрасте 5-6 лет. Надкостницей шейка бедренной кости не покрыта, от ближайших мышц отгорожена капсулой сустава, а первичный кровяной сгусток размывается синовиальной жидкостью, и источник регенерации — лишь эндост.
Таким образом, чтобы наступила консолидация перелома шейки бедренной кости в столь невыгодных условиях, необходимы хорошее сопоставление и жёсткая фиксация отломков, которые возможны лишь при применении хирургического метода лечения.
В хирургическом лечении различают два вида остеосинтеза шейки бедренной кости: открытый и закрытый.
При открытом способе производят артротомию тазобедренного сустава, обнажают и репонируют отломки. Затем из подвертельной области пробивают штифт, которым под контролем зрения скрепляют отломки. Рану ушивают. Открытый, или внутрисуставной, способ применяют редко, так как после него зачастую возникает выраженный коксартроз. Метод травматичен.
Широкое распространение получил закрытый, или внесуставной, способ остеосинтеза шейки бедренной кости. Больного укладывают на ортопедический стол и под местным или общим обезболиванием производят репозицию отломков путём отведения конечности на 15-25°, траншей по оси и внутренней ротацией на 30-40° по отношению к нормальному положению стопы. Достигнутую репозицию подтверждают рентгенологическим исследованием. Рассекают мягкие ткани в подвертельной области до кости и из этой точки пробивают штифт (рис. 105), который должен скрепить отломки, не отклонившись от оси шейки бедренной кости. Это нелёгкая задача, поскольку хирург не видит отломков. Чтобы не промахнуться, хирурги используют различные направители, проводят контрольные спицы. Каждый этап операции проводят с сопровождением рентгенологического исследования. После вмешательства, через 4 нед пострадавший может ходить на костылях без нагрузки на оперированную конечностью. Нагрузку разрешают не ранее 6 мес после операции, труд — через 8-12 мес (рис. 106). Следует отметить, что у 25-40% больных с переломами шейки бедренной кости (независимо от операции) возникает асептический нек- роз головки бедренной кости. ТаКова клас-сическая схема лечения варусных переломов шейки бедренной кости.
Наиболее современный и упрощающий технику закрытого остеосинтеза шейки бедренной кости способ — телерентгенологичес-кий контроль во время операции аппаратом с электронно-оптическим преобразователем и использованием различных новых фиксато-ров вместо трёхлопастного гвоздя.
В настоящее время в лечении медиальных переломов у пожилых людей всё большее признание находит эндопротезирование сус-тава. Оно может быть однополюсным с заменой только головки бедренной кости или двухполюсным — с заменой головки и верт-лужной впадины. С этой целью применяют протезы Сиваша, Шершера, Мура и др.
Латеральные переломы
Латеральные переломы составляют 20% всех переломов бедренной кости.
Межвертельные и чрезвертельные переломы
Клиническая картина и диагностика
Характерны боль в области травмы, нарушение функций конечности. При осмотре выявляют припухлость в зоне большого вертела, при пальпации — болезненность, положительный симптом осевой нагрузки. На рентгенограмме поражённой области выявляют перелом, линия которо го проходит вне сустава и латеральнее прикрепления его капсулы.
Лечение
Большая площадь излома, а соответственно и соприкосновения от ломков, хорошее кровоснабжение позволяют с успехом лечить вертель ные переломы консервативно.
Накладывают скелетное вытяжение за надмыщелки бедренной кос ти, применяют груз 4—6 кг. Конечность укладывают на функциональ ную шину и отводят на 20—30°. Длительность вытяжения 6 нед, затем ногу фиксируют гипсовой тазобедренной повязкой ещё на 4—6 нед. Общий срок иммобилизации не менее 12 нед. Занятие физическим трудом разрешают через 4—5 мес.
У пожилых людей лечение скелетным вытяжением может быть продолжено до 8 нед. Затем в течение 4 нед применяют манжетное вытяжение с грузом в 1-2 кг или же придают деротационное положение конечности. Исключить вращение конечности можно с помощью мешков с песком или деротационного сапожка.
Хирургическое лечение вертельных переломов выполняют при сопутствующих травмах, заболеваниях, не позволяющих провести консервативное лечение и с целью раннего подъёма, активизации больных. В шейку бедренной кости проводят двух- или трёхлопастный гвоздь, которым скрепляют отломки, а для придания жёсткости конструкции применяют большую диафизарную накладку и другие приспособления. Сроки лечения и восстановления трудоспособности такие же, как и при консервативном лечении.
Изолированные переломы вертелов бедренной кости
• Перелом большого вертела чаще возникает в результате прямого механизма травмы. Характерны локальная боль, отёк, ограничение функций конечности. Пальпаторно можно выявить крепитацию и подвижный костный фрагмент. Для подтверждения диагноза производят рентгенографию.
В место перелома вводят 20 мл 1% раствора прокаина. Конечность укладывают на функциональную шину с отведением в 20° и умеренной наружной ротацией.
• Перелом малого вертела — результат резкого сокращения подвздош-но-поясничной мышцы. При этом находят припухлость и болезненность по внутренней поверхности бедра, нарушение сгибания бедра — «симптом прилипшей пятки». Диагноз подтверждают рентгенографическим исследованием.
После обезболивания места перелома конечность укладывают на шину в положении сгибания в коленном и тазобедренном суставах до угла 90° и умеренной внутренней ротации. В том и другом случаях накладывают дисциплинарное манжетное вытяжение с грузом до 2 кг. Сроки иммобилизации при изолированных переломах вертелов 3—4 нед, восстановление трудоспособности происходит через 4—5 нед.
Диафизарные переломы бедренной кости
Эти переломы составляют около 40% всех переломов бедренной кости и возникают от прямого и непрямого механизмов травмы.
Клиническая картина и диагностика
Для диагностики типичного диафизарного перелома характерны все присущие ему признаки. Особенность травмы — частое развитие шока и кровотечение в мягкие ткани. Потеря крови может составлять 0,5-1,5 л.
В зависимости от уровня повреждения различают переломы верхней, средней и нижней третей, причём смещение отломков, а соответственно и тактика при нарушении целостности каждого из сегментов будет различной (рис. 107).
ЛЕЧЕНИЕ
Лечение может быть консервативным и оперативным. Переломы без смещения лечат фиксацией конечности большой тазобедренной повязкой, соблюдая правило: «Чем выше перелом, тем больше отведение бедра».
При косых и спиральных переломах целесообразно применение скелетного вытяжения. Спицу проводят через надмыщелки бедренной кости, применяют груз массой 8-12 кг. Конечность укладывают на шину. С учётом смещения центрального отломка и во избежание углообразной деформации «галифе» при высоких переломах бедренной кости конечность отводят не менее чем на 30° от оси туловища. При переломах в средней трети отведение не превышает 15-20°. В обоих случаях сгибание в коленном и тазобедренном суставах соответствует 40°, в голеностопном — 90°.
При переломах бедра в нижней трети, чтобы избежать повреждения нервно-сосудистого пучка выстоящим кзади дистальным отломком и получить сопоставление отломков, необходимо уложить приведённую конечность на функциональную шину и согнуть её под углом 90-80° в коленном и тазобедренном суставах. Под периферический отломок под-кладывают мягкий валик. Проводят контроль состояния нервно-сосудистого пучка (рис. 108).
При хирургическом лечении открытую репозицию заканчивают скреплением отломков одним из способов. Наиболее часто применяют интрамедуллярный металлоостеосинтез, реже — экстрамедуллярный (рис. 109). Завершают операцию ушиванием раны кетгутом и наложением гипсовой тазобедренной повязки.
Сроки иммобилизации при консервативных методах лечения 10-12 нед. Восстановление трудоспособности наступает через 14-18 нед. У оперированных больных фиксацию конечности продолжают 12 нед, восстановление трудоспособности наступает через 16-20 нед.
Источник
Аддукционные переломы шейки бедра в зависимости от направления линии перелома принято делить на три группы (рис. 1). В норме шеечно-диафизарный угол равен 127—130°(рис. 2).

При аддукционном (варусном) переломе угол между эпифизом и диафизом бедра уменьшается (рис. 3). При таком смещении вколочения отломков никогда не наблюдаются.
Клиника.Для аддукционного (варусного) перелома характерны следующие клинические симптомы:
· Анамнез типичный: случайное падение, ушиб области большого вертела.
· Жалобы на боли в области тазобедренного сустава. В покое боль нерезкая, однако, она усиливается при пальпации под пупартовой связкой, поколачивании по оси ноги или по области большого вертела, попытке произвести активные или пассивные движения в тазобедренном суставе.
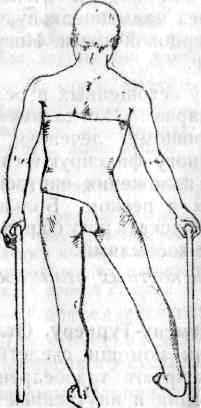
· Наружная ротация поврежденной ноги – наружный край стопы прилегает к постели.

· Припухлость и гематома в области перелома выражены мало.
· Укорочение ноги на 2—4 см.
· Положительный симптом «прилипшей пятки» — больной не в состоянии поднять и удержать выпрямленную в коленном суставе ногу. При попытке поднять поврежденную конечность пятка скользит по поверхности кровати.
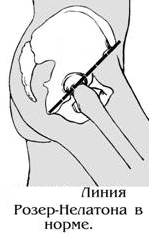
· Большой вертел бедра расположен выше линии Розера-Нелатона (линии, соединяющей седалищный бугор с передне-верхней подвздошной остью).
· Положительный симптом Гирголава: усиленная пульсация сосудов под пупартовой связкой.
· Нарушается равнобедренность треугольника Бриана на поврежденной стороне.Треугольник Бриана: в положении больного на спине от передне-верхней подвздошной ости проводят две линии – одну к верхушке большого вертела, другую перпендикулярно к продолжению оси бедра.
· Линия Шумакера проходит ниже пупка. Линию Шумакера проводят через верхушку большого вертела и передне-верхнюю подвздошную ость. В норме эта линия пересекает среднюю линию тела выше пупка.
· Положительный признак Аллиса. При варусном переломе шейки бедра происходит смещение большого вертела кверху, вследствие чего происходит расслабление средней и малой ягодичных мышц, а также мышцы, напрягающей широкую фасцию бедра. Это позволяет на поврежденной стороне нажать пальцем более глубоко, чем на здоровой стороне.
· Определяется костный хруст.
Для уточнения диагноза производят рентгеновские снимки тазобедренного сустава в двух проекциях.
Первая помощь при изолированном переломе проксимального отдела бедра заключается в обезболивании и иммобилизации поврежденной конечности стандартной шиной Дитерихса или тремя шинами Крамера.
Лечение. Первая помощь заключается в уменьшении болей введением промедола, наложении транспортной шины (металлической, фанерной, Дитерихса), фиксирующей всю нижнюю конечность и туловище больного. Такие больные должны быть доставлены в специализированные отделения.
Обезболивание: ниже пупартовой связки на 1-1,5 см кнаружи от бедренной артерии проходят иглой на глубину 4-5 см до упора в кость и вводят в место перелома 20 мл 2%-ного раствора новокаина.
Аддукционные (варусные) переломы шейки бедра практически самостоятельно не срастаются. Консолидация перелома возможна при условии точного сопоставления отломков и стабильной фиксации их.
На процесс сращения при медиальном переломе шейки бедра НЕБЛАГОПРИЯТНО влияют следующие моменты:
· Отсутствие надкостницы.
· Отсутствие мягких тканей – шейка бедра отделена от мышц капсулой сустава.
· Омывание костных отломков синовиальной жидкостью, что замедляет регенерацию.
· Повреждение кровеносных сосудов во время перелома.
· У лиц пожилого и старческого возраста сосуды круглой связки облитерированы или неглубоко проникают в головку бедра.
Функциональное лечение показано у истощенных и ослабленных больных, при старческом маразме, когда имеются серьезные противопоказания к оперативному лечению. При этом методе лечения поврежденную ногу фиксируют гипсовым сапожком со стабилизатором в положении внутренней ротации. Ногу обкладывают мешками с песком. Больному разрешают ранние движения: сидеть, спускать ногу с кровати. Через 2—3 недели разрешают ходьбу с костылями.
Источник
Переломы
бедренной кости являются тяжелыми
повреждениями опорно-двигательного
аппарата, часто сопровождаются
травматическим шоком и требуют
стационарного лечения. На их долю
приходится от 3,5% до 13% всех видов
переломов.
Выделяют
переломы проксимального отдела, диафиза
и дистального отдела бедренной кости.
Переломы
головки и шейки бедренной кости являются
внутрисуставными
или медиальными,
а переломы вертельной области относятся
к внесуставным
повреждениям
или латеральным.
Переломы проксимального конца бедренной кости
ПЕРЕЛОМЫ
ГОЛОВКИ БЕДРА встречаются
редко, преимущественно
при травматических вывихах.
ПЕРЕЛОМЫ ШЕЙКИ
БЕДРА
Медиальный
перелом шейки
бедра (внутрисуставной).Различают
субкапитальный перелом
— вблизи перехода головки в шейку
бедра; трансцервикальный
— линия перелома
проходит через середину шейки; базальный
— в
области основания шейки бедра. В
зависимости отсмещения
отломков делятся на АДДУКЦИОННЫЕ
или
варусные (невколоченные) и
АБДУКЦИОННЫЕ
или
вальгусные (всегда вколоченные).Латеральныйили
вертельный
перелом шейки
бедра. Разновидности:
межвертельный — линия перелома проходит
вблизи межвертельной гребешковой
линии; чрезвертельный
— линия перелома проходит через массив
вертелов
бедра; вертельно-подвертельный перелом.Остеоэпифизеолизголовки
бедра (в детском возрасте).
ПЕРЕЛОМЫ ВЕРТЕЛОВ
БЕДРА
Изолированный
перелом (в детском возрасте
остсоапофизеолиз)
большого
вертела.Изолированный
перелом (в детском возрасте
остерапофизеолиз)
малого
вертела.
ДИАФИЗАРНЫЕ
ПЕРЕЛОМЫ БЕДРА
Подвертельные
переломы бедра.Верхней
трети
диафиза бедра.Средней
трети
диафиза бедра.Нижней
трети диафиза
бедра.
ПЕРЕЛОМЫ ДИСТАЛЬНОГО
КОНЦА БЕДРА
Надмыщелковый
перелом.Переломы
мыщелков бедра
(одного или обоих, У- и Т-образные).Остеоэпифизеолиз
дистального конца
бедра (в детском возрасте).
Переломы шейки бедра
Переломы
шейки бедра у женщин встречаются в 2,5
раза чаще, чем у мужчин, Средний возраст
пострадавших 63 года; 85% больных в возрасте
старше 50 лет, 65% — старше 60 лет.
Механизм:
падение на область большого вертела
при резкой ротации ноги кнаружи или
кнутри.
Аддукционный перелом
Аддукционные
переломы
шейки бедра в зависимости от направления
линии перелома принято делить на три
группы (рис. 1). В норме шеечно-диафизарный
угол равен 127—130°(рис. 2).
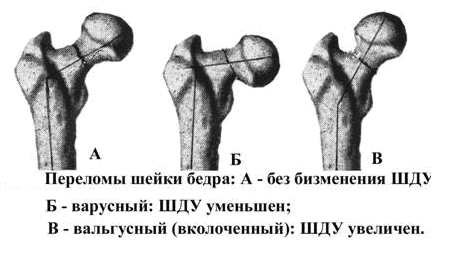
При аддукционном
(варусном) переломе угол между эпифизом
и диафизом бедра уменьшается (рис. 3).
При таком смещении вколочения отломков
никогда не наблюдаются.
Клиника.
Для
аддукционного (варусного) перелома
характерны
следующие клинические симптомы:
Анамнез
типичный: случайное
падение, ушиб области большого
вертела.Жалобы
на боли в области
тазобедренного
сустава. В
покое
боль нерезкая, однако, она усиливается
при пальпации под пупартовой
связкой, поколачивании
по
оси ноги или по области
большого
вертела, попытке произвести
активные
или пассивные
движения
в тазобедренном суставе.Наружная
ротация поврежденной ноги –
наружный край стопы прилегает к постели.

Припухлость
и гематома в области перелома выражены
мало.Укорочение ноги
на 2—4 см.Положительный
симптом «прилипшей пятки»
— больной
не в состоянии поднять и удержать
выпрямленную в коленном суставе ногу.
При попытке поднять поврежденную
конечность пятка скользит по поверхности
кровати.Большой
вертел бедра расположен выше линии
Розера-Нелатона (линии,
соединяющей седалищный бугор с
передне-верхней подвздошной остью).Положительный
симптом Гирголава: усиленная
пульсация сосудов под пупартовой
связкой.Нарушается
равнобедренность треугольника Бриана
на поврежденной стороне.Треугольник
Бриана: в
положении больного на спине от
передне-верхней подвздошной ости
проводят две линии – одну к верхушке
большого вертела, другую перпендикулярно
к продолжению оси бедра.
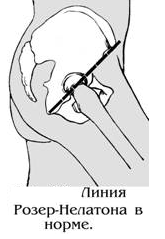
Линия
Шумакера проходит ниже пупка. Линию
Шумакера проводят через верхушку
большого вертела и передне-верхнюю
подвздошную ость. В норме эта линия
пересекает среднюю линию
тела выше пупка.Положительный
признак Аллиса. При
варусном переломе шейки бедра происходит
смещение большого вертела
кверху, вследствие чего происходит
расслабление средней и малой ягодичных
мышц, а также мышцы, напрягающей широкую
фасцию бедра. Это
позволяет на поврежденной стороне
нажать пальцем более глубоко, чем
на здоровой стороне.Определяется
костный хруст.
Для уточнения
диагноза производят рентгеновские
снимки тазобедренного сустава в двух
проекциях.
Первая
помощь при изолированном переломе
проксимального отдела бедра заключается
в обезболивании и иммобилизации
поврежденной конечности стандартной
шиной Дитерихса или тремя шинами Крамера.
Лечение.
Первая помощь заключается в уменьшении
болей введением промедола, наложении
транспортной шины (металлической,
фанерной, Дитерихса), фиксирующей всю
нижнюю конечность и туловище больного.
Такие больные должны быть доставлены
в специализированные отделения.
Обезболивание:
ниже пупартовой связки на 1-1,5 см кнаружи
от бедренной артерии проходят иглой на
глубину 4-5 см до упора в кость и вводят
в место перелома 20 мл 2%-ного раствора
новокаина.
Аддукционные
(варусные) переломы шейки бедра практически
самостоятельно не срастаются. Консолидация
перелома возможна при условии точного
сопоставления отломков и стабильной
фиксации их.
На
процесс сращения при медиальном переломе
шейки бедра НЕБЛАГОПРИЯТНО влияют
следующие моменты:
Отсутствие
надкостницы.Отсутствие
мягких тканей – шейка бедра отделена
от мышц капсулой сустава.Омывание
костных отломков синовиальной жидкостью,
что замедляет регенерацию.Повреждение
кровеносных сосудов во время перелома.У
лиц пожилого и старческого возраста
сосуды круглой связки облитерированы
или неглубоко проникают в головку
бедра.
Функциональное
лечение
показано у истощенных и ослабленных
больных, при старческом маразме, когда
имеются серьезные противопоказания к
оперативному лечению. При этом методе
лечения поврежденную ногу фиксируют
гипсовым сапожком со стабилизатором в
положении внутренней ротации. Ногу
обкладывают мешками с песком. Больному
разрешают ранние движения: сидеть,
спускать ногу с кровати. Через 2—3 недели
разрешают ходьбу с костылями.
N.B.!!!
При этом методе лечения сращения костных
отломков не наступает.
Лечение
гипсовой повязкой по Уитмену-Турнеру.
Отломки
репонируют одномоментно или при помощи
скелетного вытяжения.
Поврежденную ногу фиксируют тазобедренной
гипсовой
повязкой в положении отведения и
внутренней ротации
(рис. 4).
Срок гипсовой иммобилизации до 6—8
месяцев.
Через месяц в повязке разрешают ходьбу
на костылях. После
снятия повязки назначают восстановительное
лечение-. массаж,
ЛФК, механотерапию, парафиновые
аппликации. Сращение
может наступить у лиц молодого и среднего
возраста
(в 40 проц. случаев).
Оперативное
лечение.
До
оперативного вмешательства иммобилизацию
осуществляют с помощью скелетного
вытяжения за бугристость большеберцовой
кости или деротационного гипсового
«сапожка». Использование кокситной
гипсовой повязки и скелетного вытяжения,
как самостоятельных методов, практически
не применяют.
Оперативное
лечение, целью которого является точная
репозиция и прочная фиксация фрагментов,
проводят на 2-3 сутки с момента травмы.
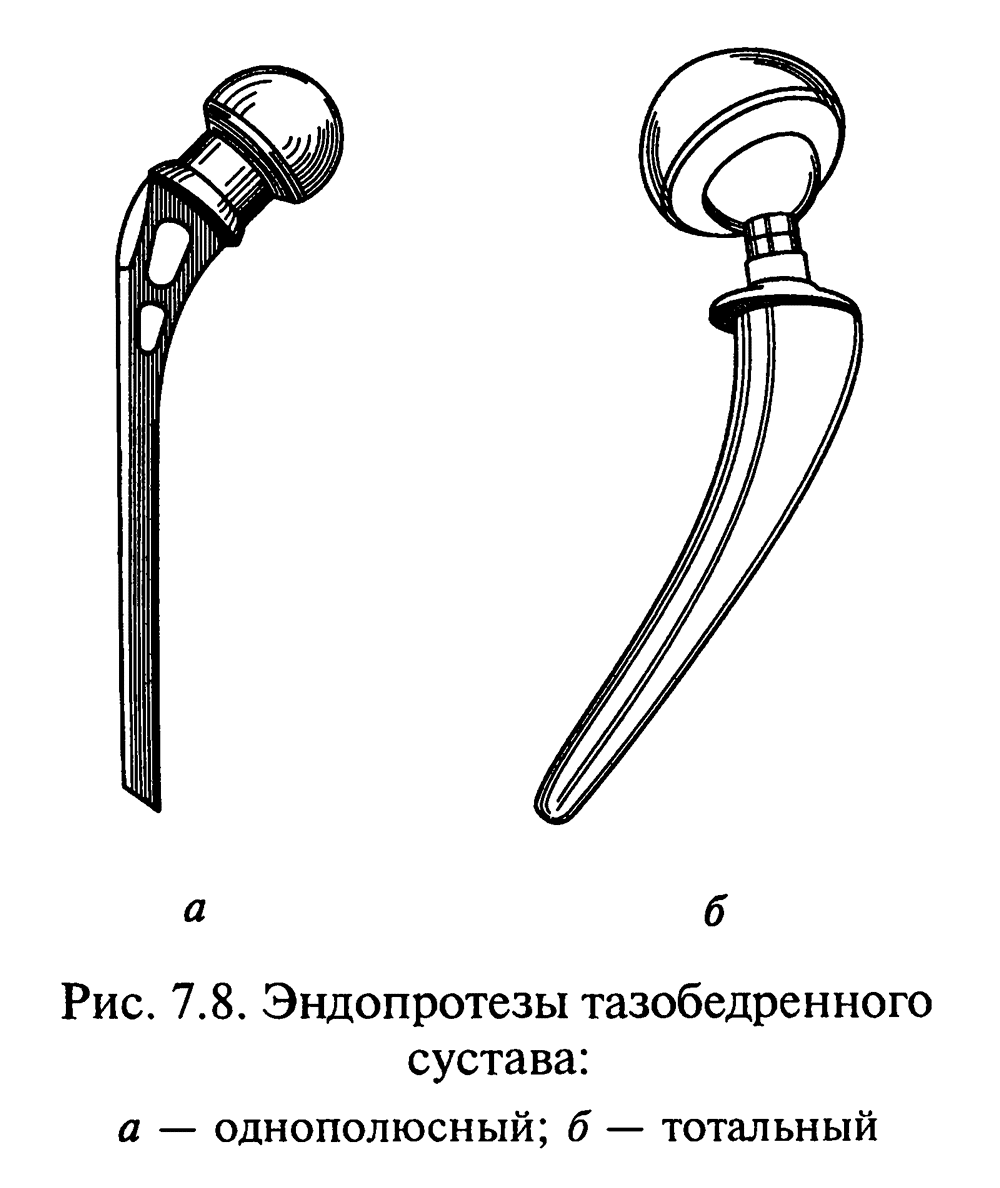
В арсенал хирургического лечения входят
остеосинтез перелома, а также
эндопротезирование тазобедренного
сустава. Операцию проводят под наркозом.
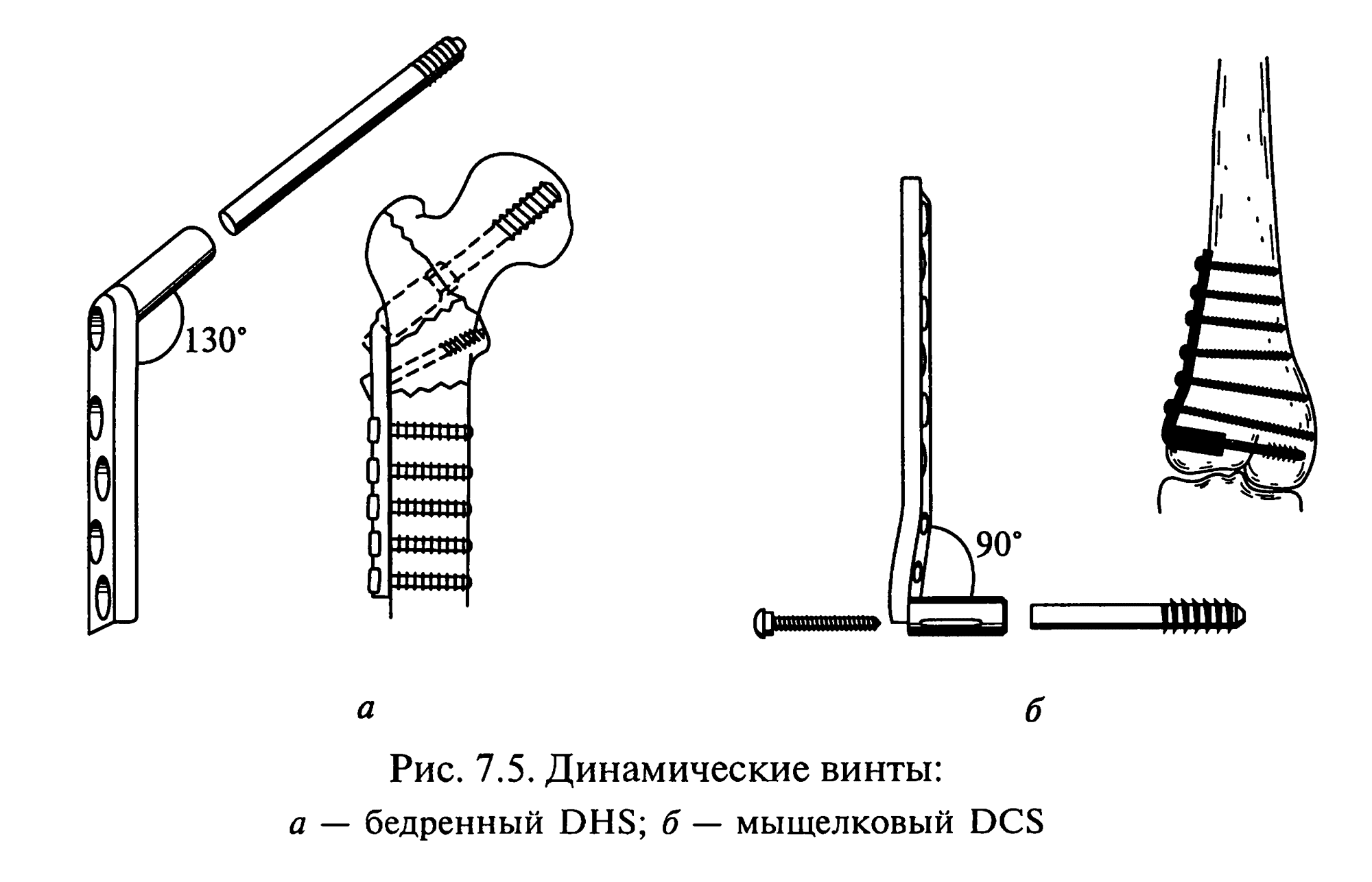
Для фиксации переломов шейки бедра
предложено большое количество
металлоконструкций. На сегодняшний
день наиболее популярными для этих
целей являются компрессирующие шурупы
и динамический винт.
Для
определения жизнеспособности головки
бедра используется радиоизотопная
диагностика (сканирование), компьютерную
томографию и исследования с помощью
ядерномагнитного резонанса. Эти методы
позволяют составить четкое представление
о степени нарушения кровоснабжения
головки бедренной кости. Если ее
кровоснабжение полностью или почти
полностью отсутствует, то наиболее
рациональным у этих больных является
эндопротезирование
тазобедренного сустава.
Перед
операцией костные отломки репонируют
закрытым способом
по Уитмену или Лидбеттеру.
Вправление
по Уитмену:
производят тракцию нижней конечности
по длине,
медленно ротируют кнутри, отводят и
фиксируют стоподержателем
операционного стола.
Вправление
по
Лидбеттеру:
ассистент
фиксирует таз больного, оператор
сгибает колено, производит тракцию
конечности по длине и медленно
сгибает ее в тазобедренном суставе до
угла 90°, после чего ротирует
ногу кнутри. Затем конечность постепенно
разгибают и отводят. В
таком положении ногу фиксируют
стоподержателем. Производят контрольные
рентгеновские снимки в двух проекциях.
В послеоперационном
периоде для иммобилизации конечности
применяют или скелетное вытяжение за
бугристость большеберцовой кости с
грузом по оси 2-3 кг, или деротационный
«сапожек». Для профилактики послеоперационных
осложнений важным является активизация
больного в постели и дыхательная
гимнастика, назначаемые больному уже
в первые дни после оперативного
вмешательства. После снятия швов (на
12-14 сутки) больного обучают ходьбе с
помощью костылей без нагрузки на
оперированную ногу. Наступать на
конечность разрешают лишь спустя 5-6
месяцев с момента операции при отсутствии
рентгенологических признаков асептического
некроза головки бедра. Трудоспособность
восстанавливается через 8-18 месяцев.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
