3 вида смещения по длине перелом
Справочник по травматологии и ортопедии
А. А. Корж, Е. П. Меженина, А. Г. Печерский, В. Г. Рынденко. Справочник по травматологии и ортопедии. Под ред. А.А. Коржа и Е. П. Межениной. — Киев: Здоров’я, 1980. — с. 216.
Классификация переломов.
Переломы костей весьма многообразны по механизму возникновения, характеру излома, локализации, смещению отломков, сопутствующему повреждению мягких тканей и др.
Прежде всего переломы костей делят на 2 основные группы:
- травматические и
патологические.
Патологический перелом — это перелом измененной патологическим процессом кости (воспалительным, дистрофическим, диспластическим, опухолевым и др.). Он также возникает от одномоментного воздействия травмирующей силы, но сила эта может быть намного меньше той, которая необходима для возникновения перелома нормальной, здоровой кости.
Переломы делятся на:
- закрытые и
открытые (огнестрельные).
Открытый перелом качественно всегда отличается от закрытого, так как он бактериально загрязнен, такой перелом всегда может закончиться нагноением. Лечение открытых переломов представляет собой отдельный раздел травматологии.
Как закрытые переломы, так и открытые могут быть как со смещением отломков, так и без смещения их.
Переломы без смещения отломков (правильнее говорить — без клинически значимого смещения, так как какие-то микросмещения при переломах всегда имеют место) встречаются примерно у 1/3 больных.
Виды смещения отломков:
- по ширине;
- по длине;
- под углом;
- ротационные;
комбинированные, когда одновременно отмечается 2 и больше видов смещения, например, по ширине и под утлом, по длине и ротационное и др.
В зависимости от причинного фактора, приведшего к смещению отломков, последние можно подразделить на 2 группы:
- первичные — от воздействия самой травмирующей силы (например, от удара тяжелым предметом);
вторичные — возникающие от воздействия на отломки тяги мышц.
По характеру излома различают переломы:
- поперечные ;
- косые ;
- оскольчатые ;
- винтообразные ;
- двойные ;
- раздробленные ;
- компрессионные ;
- вколоченные ;
отрывные.
Такое разделение переломов, в основу которого положена характеристика самого излома, его многообразие и качественные отличия, имеет важное практическое значение, так как каждый из названных видов имеет свои особенности механогенеза, то есть может возникнуть только при определенных воздействиях травмирующей силы на кость. Лечить каждый такой перелом нужно обязательно с учетом характера излома.
По локализации переломы принято делить (если речь идет о длинных трубчатых костях) на диафизарные, метафизарные и эпифизарные.К этому распределению примыкает деление всех переломов на внутрисуставные, околосуставные и внесуставные.
Клиническая практика требует выделения еще одной группы повреждений— переломо-вывихов, которые, как уже следует из названия, сочетают в себе перелом, локализующийся внутрисуставно или околосуставно, с вывихом в этом же суставе. Такое повреждение особенно сложно в диагностическом и лечебном плане и опасно для функции в прогностическом аспекте. Особенно частой локализацией переломо-вывихов являются локтевой, голеностопный суставы, несколько реже плечевой, луче — запястный, тазобедренный, Очень часто происходит сочетание вывиха позвонков с теми или другими переломами тел, дужек или отростков, особенно в шейном отделе позвоночника.
У детей при еще дифференцирующихся эпифизарных хрящах (зонах роста) плоскость излома кости может пройти через эпифизарный хрящ. Такие переломы называются эпифизеолизами.
Разъединение кости происходит, собственно, не через толщу самого росткового хряща, а по зоне прилегания этого хряща к метафизарном у отделу кости. Большей частью при смещениях эпифизарного отдела кости вместе с эпифизом происходит отрыв клиновидного участка метафиза. Такие повреждения именуют остеоэпифизеолизами .
К переломам следует отнести и такие повреждения кости, при которых нарушение ее целости происходит в виде надлома, трещины, вдавления, растрескивания.
Надлом — плоскость излома проходит не больше чем на половину диаметра трубчатой кости. Трещина — плоскость излома проходит больше чем на половину диаметра кости, но не доходит до конца ее, сохраняется перешеек неповрежденной костной ткани.
Вдавление наблюдается большей частью на костях черепа.
При растрескивании кость в различных направлениях пронизывается множественными трещинами, что обычно бывает при прямом массивном ударе.
Травма, вызвавшая перелом кости, одновременно приводит к нарушению целости надкостницы и мягких тканей: мышц, сосудов, нервов. Между отломками и в окружающие кость ткани изливается кровь.
Закрытый перелом кости представляет собой очаг повреждения с различными компонентами патологоанатомических изменений, среди которых собственно перелом кости представляет собой лишь один, хотя и ведущий, признак.
Особенно значительны повреждения и изменения при прямом механизме травмы: возможны обширные повреждения мягких тканей, вплоть до размозжения.
В костных отломках могут происходить структурные макро — и микроскопические изменения на значительном протяжении, что в целом сказывается в первую очередь на микроциркуляции в зоне перелома и проявляется развитием некротических и дистрофических процессов как в самой кости, так и в окружающих мягких тканях.
Заживление перелома
При переломе кости в зоне травмы возникает очаг ирритации, который приводит в действие механизмы препаративной регенерации- заживление костной раны (мозолеобразование).
Процесс заживления перелома протекает стадийно.
Вначале, в первые 3-4 дня, в зоне повреждения образуется первичная бластома — это первая, по сути, подготовительная стадия, во время которой формируется материальный запас для регенерата, мобилизуются окружающие поврежденный участок клеточные и тканевые ресурсы и включаются нервные и гуморальные звенья управления регенеративным процессом.
С момента усиленной дифференцировки клеток и их пролиферации, которая наступает в разных зонах регенерата в различное время, начинается вторая стадия репарации кости — фаза образования и дифференцировки тканевых структур (с 3-4-го дня по 12-15-й день после травмы). Недифференцированные клетки первичной бластомы обладают плюрипотентными свойствами, они являются полибластами и могут дифференцироваться и зависимости от ряда факторов как в остеобласты, так и фибробласты и хондробласты, которые приводят к преобладанию в регенерате рубцовой или хрящевой ткани.
С клинической точки зрения, не вдаваясь в тонкие биохимические процессы в зоне регенерации, можно выделить 3 основных фактора, определяющих направления репаративного процесса: 1) анатомическое сопоставление; 2) неподвижность отломков на весь период, необходимый для консолидации; 3) восстановление кровоснабжения в зоне перелома.
Оптимальное сочетание этих 3 условий приводит к первичному заживлению костной раны, к первичной непосредственной дифференцировке регенерата в костную ткань. Если же такого оптимального сочетания указанных факторов достичь по той или иной причине не удается, между отломками, кроме остеоидной ткани, накапливается фибробластическая и хондробластическая ткань (вторичное заживление).
Третья стадия процесса регенерации кости может быть названа стадией образования ангиогенных костных структур и минерализации, белковой основы регенерата. Эта стадия уже отчетливо выявляется рентгенологическими методами (с 12-15-го дня до 1-2 месяцев после травмы).
Четвертая стадия — стадия вторичной перестройки и восстановления исходной структуры кости. Длится она месяцами.
Патологические переломы
Патологическим принято называть перелом кости, пораженной каким-либо болезненным процессом и вследствие этого потерявшей свою прочность.
Для возникновения патологического перелома обычно не требуется воздействия значительной силы. Наиболее частыми причинами снижения прочности кости являются опухоли, дистрофические и диспластические процессы в ней (остеопороз, фиброзная или хрящевая дисплазия, дистрофическая костная киста, аневризмальная костная киста, врожденная ломкость костей, остеолиз и др. ). Клинические проявления патологического перелома отличаются несколько меньшей остротой и выраженностью по сравнению с травматическими переломами, значительные смещения отломков бывают редко.
Иногда патологический перелом является первым проявлением заболевания кости, о котором пи больной, ни его родственники до этого события ничего не знали. Рентгенография обязательна: с ее помощью уточняется характер изменений в костях, в том числе вид и характер перелома, степень смещения отломков,
Лечение большей частью консервативное. Остеосинтез не осуществляют из-за деструкции поврежденной кости. В последние годы появились предложения хирургическим путем резецировать локальный участок кости, пораженной патологическим процессом, сопоставить отломки и произвести остеосинтез одним из известных способов. Отдельные авторы допускают возможность образовавшийся дефект замещать аллотрансплантатом, не ожидая сращения отломков. По-видимому, такая тактика наиболее оправдана при метастазах злокачественной опухоли в кость, когда удается радикально убрать основной очаг. Процессы сращения кости при патологическом переломе протекают, как правило, без особых извращений в тот же срок, что и при травматическом переломе кости, исключая, естественно, злокачественный рост в кости.
Внутрисуставные переломы (общие сведения).
К внутрисуставным переломам относят переломы суставных концов костей на участке, ограниченном капсулой сустава. Проникновение излома в полость сустава, как правило, вовлекает в патологический процесс весь сустав в целом. При этом возникает гемартроз, повреждается суставной хрящ, капсула сустава, нередко при смещении отломков нарушается конгруэнтность суставных поверхностей, резко страдает функция сочленения. Контрактура и тугоподвижность в суставе — наиболее частые поздние осложнения внутрисуставных переломов.
Клиника, диагностика. Среди клинических признаков внутрисуставных переломов, помимо общих для всяких переломов признаков (боль, отечность тканей, подвижность отломков, нарушение функции), следует особо отметить деформацию сустава с нарушением взаимоотношения опознавательных точек (костных выступов), что свидетельствует о смещении отломков. Каждый из этих признаков может проявляться по-разному и в неодинаковой степени в зависимости от тяжести повреждения, степени смещения отломков, локализации перелома и многих других условий. Поэтому при установлении диагноза должен быть учтен весь комплекс клинических признаков в совокупности. Дифференцируют внутрисуставные переломы чаще всего с травматическими вывихами.
Рентгенодиагностика. Исключительно важное значение для диагностики внутрисуставных переломов имеет рентгеновский метод исследования. Как минимум производят рентгенографию поврежденного сустава в 2 проекциях. Для уточнения положения отломков и прохождения плоскости излома применяют также и тангенциальные проекции, специальные укладки, стерео- и томорентгенографию. Необходимость применять при внутрисуставных повреждениях дополнительные рентгеновские методы исследования объясняется диагностическими трудностями, особенно в детском возрасте и в таких сложных суставах, как, например, локтевой. Параллельное расположение плоскости излома замыкательной пластинке суставного конца кости, прохождение ее через эпифизарные или апофизарные зоны без значительного смещения отломков трудно выявить без дополнительных рентгеновских снимков.
Лечение. Внутрисуставной перелом — прежде всего повреждение сустава. Это положение накладывает отпечаток на все элементы врачебного действия: диагностику, лечение, профилактику осложнений и тяжелых последствий.
Выбирая метод лечения, нужно стремиться, чтобы в данных конкретно сложившихся условиях он позволил ограничиться наименьшим сроком фиксации поврежденного сустава.
Точная анатомическая адаптация отломков при переломах обеспечивает восстановление подвижности в суставе и предупреждает развитие деформирующего артроза. Лишь при многооскольчатых внутрисуставных переломах неизбежны незначительные «ступеньки» между отломками.
Ранние движения в суставе — залог восстановления подвижности в поврежденном сочленении. Поэтому врач не должен без надобности удлинять срок фиксации сустава гипсовой повязкой, если пришлось ее применить.
Из традиционных методов лечения внутрисуставных переломов чаще всего при смещениях отломков применяют оперативный. Операция позволяет анатомически сопоставить отломки и надежно скрепить их между собой винтами, специальными гвоздями, шпильками, спицами с опорными площадками и др.
Скелетное вытяжение, вытяжение с помощью дистракционных аппаратов также находит применение при лечении внутрисуставных повреждений со смещением отломков, которое можно устранить тягой по длине (Т- и У-образные чрезмыщелковые переломы плечевой кости, переломы шейки бедренной кости у детей, некоторые оскольчатые переломы верхнего и нижнего концов берцовых костей и др. ).
Гипсовую повязку как самостоятельный метод лечения внутрисуставных переломов можно применять только при переломах без смещения отломков.
Внутрисуставные переломы чрезвычайно многообразны. Каждое сочленение имеет свои особенности в отношении механизма повреждения, характера смещения отломков, последующих осложнений. В связи с этим для успешного их лечения необходимы конкретные знания данной патологии в каждом суставе.
Источник
I. По происхождению:а) врождённые (внутриутробные); б) приобретённые (травматические и патологические).
II. В зависимости от повреждениятех или иных органов или тканей (осложнённые, неосложнённые) или кожных покровов (открытые, закрытые).
III. По локализации:а) диафизарные; б) эпифизарные; в) метафизарные.
IV. По отношению линии перелома к продольной оси кости:а) поперечные; б) косые; в) винтообразные (спиральные).
V. По положению костных отломковотносительно друг друга: а) со смещением; б) без смещения.
Причиной врождённых переломовявляются изменения в костях плода или травмы живота в период беременности. Такие переломы чаще бывают множественными. Патологические переломыобусловлены изменениями в кости под влиянием опухоли, остеомиелита, туберкулёза, эхинококкоза, сифилиса костей. Выделяют акушерские переломы, возникшие при прохождении плода по родовым путям.
К осложнённым относят открытыепереломы с повреждением кожи или слизистой оболочки (что создаёт условия для проникновения через рану микроба и развития воспаления в зоне перелома кости), а также переломы, сопровождающиеся повреждением крупных сосудов, нервных стволов, внутренних органов (лёгких, органов таза, головного или спинного мозга, суставов — внутрисуставные переломы). При закрытых переломахповреждения кожных покровов не происходит.
Неполные переломы.Трещина (fissura) — неполный передом, при котором связь между частями кости нарушена частично. Выделяют также переломы поднадкостничные, при которых отломки удерживаются уцелевшей надкостницей и не смещаются, наблюдаются в детском возрасте.
Действие травмирующего агентана кости может быть различным, его характер определяет вид перелома кости. Механическое воздействие в зависимости от точки приложения и направления действующей силы может приводить к переломам от прямого удара, изгиба, сдавления, скручивания, отрыва, раздробления (рис. 68). Прямой удар наносит по фиксированной кости предмет, движущийся на большой скорости; при падении тела резкая нагрузка на фиксированную своими концами кость приводит к её изгибу; сдавление кости наблюдают при резкой нагрузке по длиннику кости, например падение на вытянутую руку или сдавление позвонков при резкой сильной нагрузке по длине позвоночника в случае падения с высоты на ягодицы; скручивание кости возникает при вращении туловища, когда конечность фиксирована (например, при движении конькобежца на вираже, когда конёк попадает в трещину).
Линия перелома может быть прямой (поперечный перелом) — при прямом ударе, косой — при сгибании, спиральной (винтообразной) — при скручивании кости, вколоченной — при сдавлении кости, когда один костный отломок входит в другой. При отрывном переломе оторвавшийся костный фрагмент отходит от основной кости, такие переломы возникают при внезапном, резком, сильном сокращении мышц, которые создают резкую тягу на сухожилия, прикрепляющиеся к кости, при натяжении связок вследствие резкого переразгибания суставов. При переломе кости могут образовываться несколько фрагментов (осколков) костей — оскольчатые переломы.
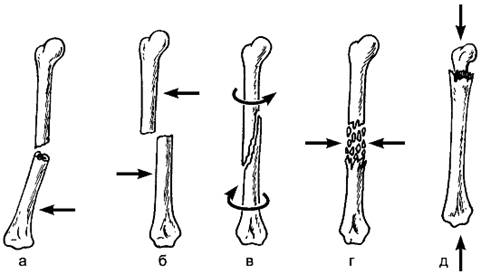
Рис. 68. Виды переломов кости в зависимости от механизма травмы: а — от изгиба; б — от прямого удара; в — от скручивания; г — от раздробления; д — от сдавления по длине. Стрелка указывает направление действия травмирующего агента.
Открытые переломы костей, возникающие при различных условиях, имеют свои особенности: у работающих на промышленных предприятиях чаще наблюдают открытые переломы костей предплечья, кисти и пальцев, возникающие при попадании рук в быстро вращающиеся механизмы; такие переломы сопровождаются обширными рваными ранами, раздроблением кости, раздавливанием мягких тканей, повреждением сосудов и нервов, сухожилий, обширной отслойкой кожи и её дефектами.
У занятых в сельском хозяйстве наблюдают открытые переломы как верхних, так и нижних конечностей. Рана при этом глубокая, имеет большие размеры, загрязнена землёй или навозом.
Для открытых переломов, полученных в железнодорожной катастрофе, при транспортной аварии, обвалах зданий, характерны раздробленные переломы конечностей с обширным размозжением кожи и мышц, загрязнением раны; ткани при этом имбибированы кровью, грязью, землёй.
Чем обширнее, глубже и тяжелее повреждение кожи и подлежащих тканей при открытых переломах костей, тем больше опасность инфекции. При сельскохозяйственном и дорожном травматизме высок риск развития аэробной и анаэробной инфекции (столбняка, газовой гангрены). Тяжесть течения открытых переломов костей в значительной степени зависит и от локализации перелома. Опасность развития инфекции при открытых переломах нижних конечностей больше, чем верхних, так как на нижней конечности больший массив мышц, кожа более загрязнена, выше возможность инфицирования и загрязнения раны почвой. Особенно опасны открытые переломы с раздроблением костей и размозжением мягких тканей на большом протяжении, с повреждением крупных магистральных сосудов и нервов.
Смещение отломков(dislocatio). При переломе костей отломки редко остаются на обычном месте (как это бывает при поднадкостничном переломе — переломе без смещения отломков). Чаще они изменяют свое положение — перелом со смещением отломков. Смещение отломков может быть первичным (под воздействием вызвавшей перелом механической силы — удара, сгибания) и вторичным — под влиянием сокращения мышц, которое приводит к перемещению костного отломка.
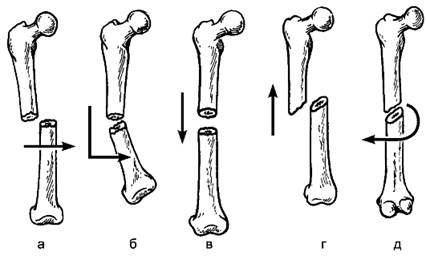
Рис. 69. Виды смещения костных отломков при переломах: а — боковое смещение (по ширине); б — смещение по оси (под углом); в — смещение по длине с удлинением; г — смещение по длине с укорочением; д — ротационное смещение.
Смещение отломков возможно как при падении во время травмы, так и при неправильном переносе и транспортировке пострадавшего.
Различают следующие виды смещения отломков: по оси, или под углом (dislocatio ad аn), когда нарушается ось кости и отломки располагаются под углом друг к другу; боковое смещение, или по ширине (dislocatio ad latum), при котором отломки расходятся в стороны; смещение по длине (dislocatio ad longitudinem), когда отломки смещаются по длинной оси кости; смещение по периферии (dislocatio ad periferium), когда периферический отломок повёрнут вокруг оси кости, — ротационное смещение (рис. 69).
Смещение костных отломков приводит к деформации конечности, имеющей определённый вид при том или ином смещении: утолщение, увеличение окружности — при поперечном смещении, нарушение оси (искривление) — при осевом смещении, укорочение или удлинение — при смещении по длине.
Регенерация костной ткани (заживление, консолидация перелома)
Механическое повреждение тканей в зоне перелома вызывает асептическое воспаление, которое проходит определённые фазы — альтерации, экссудации и пролиферации. Возникают гиперемия, серозное пропитывание тканей, эмиграция лейкоцитов с образованием отёка тканей, что проявляется клиническими признаками отёка в месте перелома (увеличением объёма мягких тканей, появлением уплотнения). Одновременно с отёком происходит процесс альтерации — разрушения с участием остеокластов, некроза погибших или повреждённых клеток мягких тканей и кости — остеокластоз. Со 2-3-го дня начинается процесс образования мезенхимальной ткани, который продолжается в течение 10-14 дней (I стадия сращения перелома).

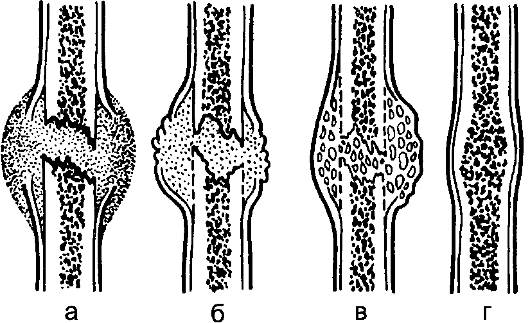
Рис. 70. Этапы формирования костной мозоли: а — гематома при переломе, расположенная между костными отломками; б — грануляционная мозоль; в — фиброзно-костная (фиброзно-хрящевая) мозоль; г — окончательная костная мозоль.
Источник формирования клеточных элементов — клетки периоста, эндоста, соединительной ткани, окружающей место перелома, гаверсовых каналов (каналов остеона), костного мозга (рис. 70).
Развившаяся юная мезенхимальная ткань заполняет дефект в кости, пространство, занятое гематомой — как между, так и вокруг костных отломков, удерживая последние. В зоне новообразованной ткани происходят сложные биохимические процессы, определяющие условия регенерации тканей. Так, накопление ацетилхолина и гистамина определяет гиперемию — расширение сосудов и в связи с этим улучшение местного кровотока; накапливается кислая, а затем щелочная фосфатаза, увеличивается накопление фосфора и кальция за счёт как декальцинации костных отломков, так и поступления с кровью. В этой стадии идёт процесс активного образования сосудов за счёт капилляров периоста и эндоста, гаверсовых каналов, костного мозга и формирования грануляционной ткани. Вновь образованные сосуды как бы прошивают образовавшуюся первичную костную мозоль. Постепенно происходит процесс образования остеоидной ткани. Первоначально костный дефект заполняется фибробластами, сосудами (гранулирующая ткань), остеобластами; за счёт развития последних образуется остеоидная ткань, составляющая мягкую (первичную) костную мозоль, формирование которой продолжается 5 нед, этим заканчивается II стадия сращения переломов, начавшаяся с 10-14-го дня.
Регенерат, образующийся между отломками в зоне перелома и вокруг них, принято называть костной мозолью.Она состоит из нескольких слоёв. В зависимости от источника формирования ткани различают следующие слои: периостальный, эндостальный, интермедиальный, или про- межуточный, развившийся из элементов гаверсовых каналов и занимающий пространство между пери- и эндостальными слоями. Четвёртый слой — параоссальный, охватывающий снаружи все слои мозоли, развивается из окружающих мягких тканей. Указанные слои представляют собой единую костную мозоль, в основе которой лежит остеоидная ткань. Наибольшее значение в процессе сращения переломов принадлежит надкостнице, из которой формируется периостальная мозоль.
Дальнейшая перестройка мозоли — переход процесса регенерации в III стадию (обызвествление остеоидной ткани), продолжается до 3-4 мес. К началу этого периода происходит обратное развитие сосудов, полностью исчезает отёк, нормализуется кровоток, все проявления воспаления исчезают.
Развитие костной ткани и сращение отломков далее могут идти по типу заживления костной раны первичным или вторичным натяжением. Если костные отломки плотно сопоставлены и фиксированы при размерах щели между отломками от 50 до 500 мкм, образованная между отломками остеоидная ткань сразу подвергается обызвествлению — это заживление наиболее благоприятное и заканчивается в более короткие сроки. При нём происходит сращение отломков (за счёт эндостального и интермедиального слоёв костной мозоли) с образованием тонкой линейной полосы сращения. Этот вид заживления происходит по типу первичного натяжения.
При идеальном сопоставлении и плотном соприкосновении костных отломков (как это бывает, например, при вколоченных переломах) скелетогенные клетки периоста и эндоста образуют костные балочки, т.е. идёт сразу процесс костеобразования — первично, минуя фиброзно-хрящевую фазу образования кости. В таких случаях костная мозоль бывает малых размеров или вообще не выражена.
Другой вариант сращения переломов — заживление вторичным натяжением, происходит через образование из остеоидной ткани гиалинового или волокнистого хряща, который постепенно трансформируется в костную ткань. Этот процесс более длительный.
Переход заживления в III стадию сопровождается образованием вторичной костной мозоли с отложением в остеоидной ткани извести, т.е. продолжается процесс костеобразования параллельно архитектурной перестройке новообразованной кости. Процесс рассасывания костных отломков, избыточной остеоидной ткани с помощью остеокластов происходит постоянно. В ходе перестройки костной мозоли она замещается трабекулами, восстанавливается костномозговой канал. Завершение консолидации перелома через образование костной мозоли характерно для трубчатых костей. При переломе плоской кости (черепа, таза, грудины, лопатки) такая костная мозоль не образуется. Отломки срастаются за счёт образования соединительной ткани. Указанные различия объясняются особенностями эмбриогенеза трубчатых и плоских костей.
Источник
